Le cancer de la vessie est le 7ème cancer le plus courant en France, avec environ 12 000 nouveaux cas par an, après le cancer de la prostate.
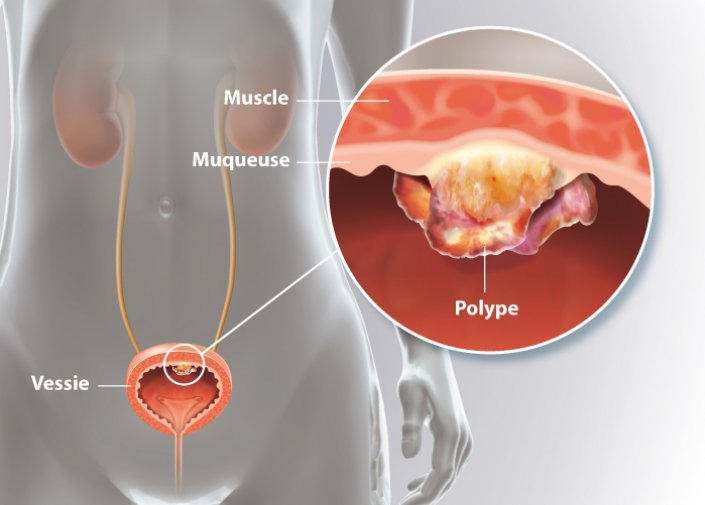
Il se développe dans les cellules de la paroi interne de la vessie, appelées urothélium, qui tapissent les voies urinaires. Le tabagisme est le principal facteur de risque, mais d’autres substances comme celles utilisées dans l’industrie du caoutchouc peuvent également contribuer à son développement.
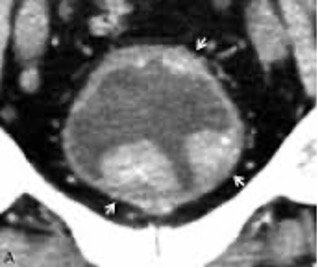
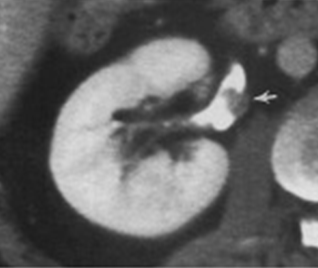
Le diagnostic repose souvent sur la présence de sang dans les urines (hématurie). Des examens tels qu’une échographie ou un scanner des voies urinaires peuvent confirmer la présence de polypes dans la vessie ou les voies urinaires supérieures. Des signes d’irritation de la vessie, tels que des envies fréquentes et urgentes d’uriner, peuvent également indiquer la présence d’un polype de la vessie.
La prise en charge des polypes de la vessie commence par leur exérèse par les voies naturelles, appelée résection endoscopique.
Cette procédure chirurgicale, réalisée sous anesthésie générale ou péridurale, consiste à retirer les polypes à l’aide d’un instrument appelé résecteur, équipé d’une anse coupante et coagulante.
L’analyse du polype permettra de déterminer s’il est cancéreux ou bénin, son degré d’extension dans la paroi de la vessie et l’agressivité des cellules cancéreuses.
Les polypes retirés seront ensuite envoyés pour analyse anatomopathologique.
Une sonde vésicale sera insérée pendant 48 heures et retirée le jour de la sortie, soit le 2ème jour après l’opération.
Une consultation de suivi est prévue après 3 semaines pour discuter des résultats histologiques et des prochaines étapes à suivre.
Les traitements complémentaires sont discutés lors de la consultation post-opératoire, en fonction des résultats histologiques. L’analyse histologique fournit des informations essentielles sur la nature du polype, son extension dans la paroi de la vessie et l’agressivité des cellules cancéreuses. En fonction de la gravité de la maladie, votre urologue pourra proposer différentes options :
>Une surveillance endoscopique régulière pour les polypes peu agressifs.
>Des instillations vésicales d’agents pharmacologiques, comme le BCG ou la mitomycine C, pour les polypes d’agressivité intermédiaire afin de réduire le risque de récidive et de progression.
>Une ablation complète de la vessie, éventuellement précédée d’une chimiothérapie, pour les polypes infiltrant le muscle vésical.
>Une chimiothérapie seule en cas de polype de vessie avec métastases.
surveillance des polypes de vessie
La surveillance régulière des polypes de vessie vise principalement à détecter les récidives. Elle comprend une fibroscopie vésicale, un examen de la vessie à l’aide d’une caméra introduite par les voies naturelles sous anesthésie locale. Cette surveillance est systématique pour les polypes peu agressifs ou après des instillations vésicales.
En cas de tumeur infiltrant le muscle de la vessie sans métastases, une ablation de la vessie est recommandée. Chez l’homme, cela implique une cystoprostatectomie, où la vessie et la prostate sont retirées, et chez la femme, une pelvectomie antérieure, où la vessie, l’utérus et la paroi antérieure du vagin sont retirés.
L’intervention se fait sous anesthésie générale par chirurgie mini-invasive coelioscopique ou assistée par le robot Da Vinci, avec 6 petites incisions cutanées. Le rétablissement de la continuité urinaire dépend de l’étendue de la maladie et des caractéristiques anatomiques du patient.
Trois techniques peuvent être proposées : la dérivation de type Bricker, la dérivation par entérocystoplastie ou la connexion directe des uretères à la peau, avec recueil des urines par des poches externes.
Après l’intervention, le transit intestinal peut temporairement s’arrêter, mais vous pourrez reprendre progressivement votre alimentation. Un traitement antalgique sera adapté à votre douleur, et une prévention contre les phlébites par anticoagulation sera mise en place.
Les sondes seront généralement retirées vers le 10ème jour après l’opération.
L’hospitalisation durera de 10 à 15 jours, suivie d’une convalescence d’un mois. Une consultation post-opératoire est prévue un mois après l’intervention, lors de laquelle les résultats histologiques seront communiqués et des mesures de surveillance ou des traitements complémentaires seront discutés en fonction des résultats.
Risques et complications
L’intervention proposée comporte des risques et des complications potentiels, qui peuvent être discutés lors de la consultation pré-opératoire.
L’intervention proposée comporte des risques et des complications potentiels, qui peuvent être discutés lors de la consultation préopératoire. Ces complications peuvent être liées à l’état général du patient et à l’anesthésie. Les complications directement liées à l’intervention elle-même, bien que rares, incluent des saignements, des lésions d’organes voisins et des arrêts ou des modifications de l’intervention en fonction des constatations locales. Après l’opération, des complications telles que des saignements secondaires, des problèmes cardiovasculaires ou liés à l’anesthésie, des infections, des complications urinaires ou digestives peuvent survenir. À long terme, des complications comme des éventrations, des rétrécissements au niveau des sutures, des complications cutanées autour de la stomie et des problèmes digestifs ou urinaires peuvent se développer, nécessitant parfois une réintervention ou un traitement prolongé.
PRISE EN CHARGE DES TUMEURS UROTHELIALES DU HAUT APPAREIL
La prise en charge des tumeurs urothéliales du haut appareil concerne les tumeurs de l’uretère, du pyélon et des cavités rénales, bien moins fréquentes que les tumeurs de la vessie. Leur détection se fait généralement à travers des douleurs lombaires ou la présence de sang dans les urines.
Le diagnostic repose sur l’imagerie (scanner, IRM) et sur l’endoscopie (urétéroscopie) souple ou rigide, sous anesthésie générale. Si une tumeur est confirmée, le traitement de référence est l’ablation du rein et de l’uretère (néphro-urétérectomie), réalisée par chirurgie mini-invasive ou assistée par robot Da Vinci.
Les suites opératoires sont similaires à celles d’une chirurgie rénale, et la surveillance à distance inclut des scanners réguliers.
Dans certains cas, notamment en présence d’un rein unique et de possibilités techniques, la tumeur peut être détruite à l’intérieur des voies urinaires à l’aide d’une fibre laser. La surveillance dans ce cas se fait par des scanners et des explorations endoscopiques régulières de l’arbre urinaire.

